news
di Walter Marrocco
La Farmacovigilanza (FVG) è un pilastro fondamentale per l’uso adeguato di un farmaco e per la sua promozione d’uso in efficacia e sicurezza, che deve essere rispettata da tutti gli operatori sanitari , nonché da parte dei cittadini stessi.
In termini meno estensivi e più mirati la FVG consiste nella valutazione del rischio e nel monitoraggio della incidenza di effetti indesiderati potenzialmente/temporalmente associati al trattamento farmacologico.
I quattro obiettivi principali della farmacovigilanza consistono nell’individuare il più celermente possibile nuove adverse drug reactions (ADRs), nel migliorare e rendere più adeguate le informazioni su sospette ADRs già note, precisandone l’incidenza e le possibile conseguenze cliniche ed assistenziali, nell’analizzare comparativamente il profilo beneficio-rischio di un farmaco rispetto ad altri farmaci o ad altre tipologie di terapia, nel trasmettere diffusamente tali informazioni per rendere più corretta e adeguata la pratica clinica terapeutica.
Gli strumenti utili per un’attività di farmacoviglanza sono diversificati: scheda di segnalazione spontanea, studi osservazionali, registri, PASS (Post Authorizative Safety Study), ma anche RMP (piano di minimizzazione del rischio in fase autorizzativa di un farmaco).
La segnalazione spontanea di una sospetta reazione avversa, avviene attraverso la compilazione di una apposita scheda (cartacea o on-line)e consente di raccogliere importanti informazioni sulla sicurezza dei medicinali e di individuare precocemente possibili segnali di allarme correlati al loro uso. Un segnale di allarme si genera quando viene evidenziato un rischio non noto in precedenza, oppure aumenta la frequenza o la gravità di un rischio noto, oppure si identifica un nuovo gruppo di soggetti a rischio.
A tal fine, la qualità e la completezza delle informazioni riportate sono fondamentali dal momento che una scheda incompleta non consente di valutare il nesso di causalità tra farmaco e reazione. Si ricorda l’importanza di segnalare ogni volta si sospetti che il farmaco usato possa aver causato un effetto non voluto, tenendo presente che non è richiesta la completa certezza.
La scheda può essere compilata su modello cartaceo oppure on-line (http://www.agenziafarmaco.gov.it/it/content/modalit%C3%A0-di-segnalazione-delle-sospettereazioni-avverse-ai-medicinali), dopo la compilazione, e il salvataggio per quelle on line, può essere inviata o consegnata al responsabile di farmacovigilanza della propria ASL di appartenenza. E’ diritto del segnalatore ricevere poi un riscontro specifico da parte del Responsabile di Farmacovigilanza della propria ASL sulle risultanze della segnalazione stessa.
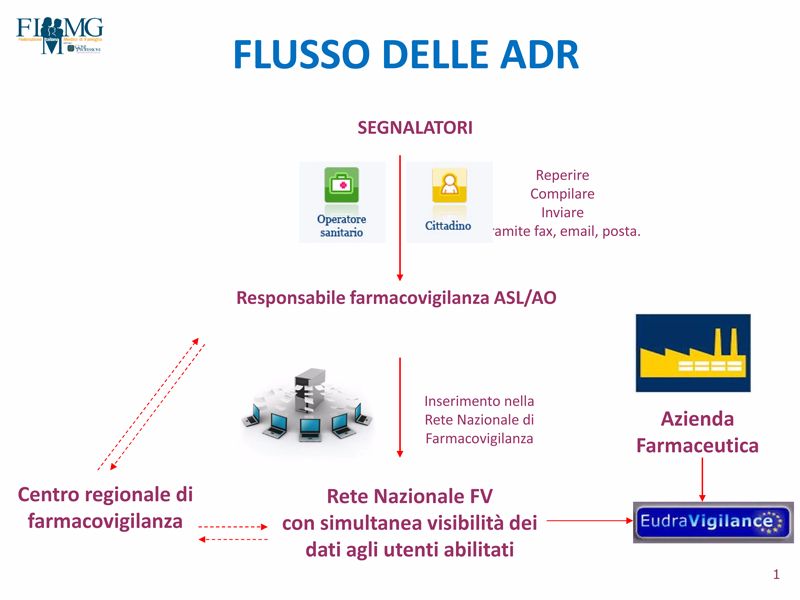
E’ indubbio che il processo di farmacovigilanza debba essere più sostenuto da parte dei mmg, la cui adesione, a livello nazionale, è, purtroppo, ancora a macchia di leopardo. Tante sono le ipotesi e i progetti che potrebbero migliorare l’adesione della MG, ma qui si vuole evidenziare come cruciale sia il “ritorno” culturale che è ancora sostanzialmente insoddisfatto e quindi da stimolare; altra grande ipotesi di lavoro è la valutazione sistematica delle interazioni tra farmaci, capitolo da declinare almeno per grosse aggregazioni terapeutiche e per farmaci già ricchi di uno specifico “curriculum”. Queste ipotesi di lavoro potrebbero facilmente essere sostenute dallo strumento informatico che non dovrebbe però gravare ulteriormente sull’attività del MMG.
In sintesi si avverte la forte necessità di avere in tempo reale e con modalità che, gli attuali strumenti informatici, potrebbero tranquillamente offrire, tutte le risultanze che l’enorme sforzo il sistema di FVG mette in campo, nella propria attività quotidiana.
A disposizione del medico prescrittore, in particolare del mmg, potrebbero essere messi strumenti già presenti a livello internazionale, al fine di rendere meno problematico l’approccio multi-farmaco ai pazienti con polipatologia. Tra questi sono stati preparati e validati alcuni indicatori, come i criteri di Beers , il sistema STOPP (Screening Tool of Older Person’s Prescriptions) ed il sistema START (Screening Tool to Alert doctors to Right Treatment). STOPP e START sono stati sviluppati successivamente ai criteri di Beers per coprire i limiti evidenziati nel tempo da questi ultimi nell’individuare le potenziali prescrizioni inappropriate.
I criteri di Beers sono stati indicati al fine di quantificare la potenziale prescrizione inappropriata negli anziani, nelle cure primarie e nelle cure secondarie; lo STOPP contiene una serie di 65 esplicite indicazioni per l’astensione da certi farmaci o classi di farmaci che possono essere inappropriati in certune circostanze, scelte su base fisiopatologiche. Lo START contiene una lista di 22 possibili casi, individuati su basi fisiopatologiche, che espongono i pazienti anziani al rischio di potenziali omissioni delle prescrizioni necessarie.
Esistono poi alcuni data-bases internazionali continuamente aggiornati che riportano ogni evidenza delle possibili interazioni e dei loro meccanismi, incluse le varianti genetiche. Per un approfondimento si rimanda a questi strumenti disponibili in Internet:
Drug Interactions (www.drug-interactions.eu/)
FIMMG è ANCHE:
WEB SETTORI
























.jpg)


